Docteurs Frédérique ALABERT, Alain AUDAN, Jérôme BAROUK, Franck BOIFFIN, Sami HADDARA, Sylvie LARTIGUE, Gaëlle LE HENAFF, Olivier PATRON, Bruno POULIQUEN, Nicolas MUSQUER, Maeva SALIMON, Guillaume SAUVÉ.
Santé Atlantique
Avenue Claude Bernard
44800 Saint Herblain
Le directeur de la publication est Monsieur Sami HADDARA
Adresse électronique :
Le site Internet hepato-gastroenterologues-nantes.fr est hébergé par la société KOOKline, 2 quai André Rhuys 44200 Nantes.
Le site Internet hepato-gastroenterologues-nantes.fr est la propriété exclusive des Docteurs Frédérique ALABERT, Alain AUDAN, Jérôme BAROUK, Franck BOIFFIN, Sami HADDARA, Sylvie LARTIGUE, Gaëlle LE HENAFF, Olivier PATRON, Nicolas MUSQUER, Maeva SALIMON, Guillaume SAUVÉ. Il a été conçu et réalisé par la société KOOKLINE.
Docteurs Frédérique ALABERT, Alain AUDAN, Jérôme BAROUK, Franck BOIFFIN, Sami HADDARA, Sylvie LARTIGUE, Gaëlle LE HENAFF, Olivier PATRON, Bruno POULIQUEN, Nicolas MUSQUER, Maeva SALIMON, Guillaume SAUVÉ. ont réglés la réalisation du site, ce site n’affiche pas de publicités et il n’accepte pas et ne reçoit pas de fonds publicitaires.
La consultation du Site est subordonnée à l’acceptation intégrale et au respect par les internautes, des conditions d’utilisation suivantes.
L’internaute s’engage d’ores et déjà à faire des informations contenues sur le Site un usage personnel et non commercial. En cas de non-respect des dispositions de la présente Charte, par l’internaute, sa responsabilité civile et/ou pénale pourrai(en)t se voir engagée(s).
1 – CONTENU DU SITE
Le Site est exploité par les Docteurs Frédérique ALABERT, Alain AUDAN, Jérôme BAROUK, Franck BOIFFIN, Sami HADDARA, Sylvie LARTIGUE, Gaëlle LE HENAFF, Olivier PATRON, Bruno POULIQUEN, Nicolas MUSQUER, Maeva SALIMON, Guillaume SAUVÉ.
Il s’agit d’un site d’information sur l’urologie réalisé par les Docteurs Frédérique ALABERT, Alain AUDAN, Jérôme BAROUK, Franck BOIFFIN, Sami HADDARA, Sylvie LARTIGUE, Gaëlle LE HENAFF, Olivier PATRON, Bruno POULIQUEN, Nicolas MUSQUER, Maeva SALIMON, Guillaume SAUVÉ..
2 – PROPRIÉTÉ INTELLECTUELLE
Le Site constitue une œuvre dont les docteurs Frédérique ALABERT, Alain AUDAN, Jérôme BAROUK, Franck BOIFFIN, Sami HADDARA, Sylvie LARTIGUE, Gaëlle LE HENAFF, Olivier PATRON, Bruno POULIQUEN, Nicolas MUSQUER, Maeva SALIMON, Guillaume SAUVÉ. sont les auteurs au sens des articles L111.1 et suivants du Code de propriété intellectuelle.
De manière générale, les données, les programmes, les échantillons musicaux, les textes, les informations, les logos, les identités visuelles, les images animées ou non et leurs mises en forme apparaissant sur le Site sont la propriété des Docteurs Frédérique ALABERT, Alain AUDAN, Jérôme BAROUK, Franck BOIFFIN, Sami HADDARA, Sylvie LARTIGUE, Gaëlle LE HENAFF, Olivier PATRON, Bruno POULIQUEN, Nicolas MUSQUER, Maeva SALIMON, Guillaume SAUVÉ. et sont protégées à ce titre par les dispositions du Code de la propriété intellectuelle.
Tout internaute s’engage à ne pas les utiliser et à ne permettre à quiconque d’utiliser ces contenus à des fins illégales.
Toute représentation ou reproduction, totale ou partielle, permanente ou temporaire, sur un support informatique et/ou papier, et par quelque procédé que ce soit (notamment par voie de framing*), de l’un ou l’autre des éléments du Site, sans l’accord préalable et exprès des Docteurs Frédérique ALABERT, Alain AUDAN, Jérôme BAROUK, Franck BOIFFIN, Sami HADDARA, Sylvie LARTIGUE, Gaëlle LE HENAFF, Olivier PATRON, Bruno POULIQUEN, Nicolas MUSQUER, Maeva SALIMON, Guillaume SAUVÉ. est interdite, et constitue un acte de contrefaçon, qui pourra entraîner des condamnations civiles et/ou pénales. Seule l’impression papier est autorisée aux fins de copie privée à l’usage exclusif du copiste au sens de l’article L122-5 2° du Code de propriété intellectuelle.
Aucun lien hypertexte vers le Site ne peut être installé sans l’accord préalable et exprès des DocteursFrédérique ALABERT, Alain AUDAN, Jérôme BAROUK, Franck BOIFFIN, Sami HADDARA, Sylvie LARTIGUE, Gaëlle LE HENAFF, Olivier PATRON, Bruno POULIQUEN, Nicolas MUSQUER, Maeva SALIMON, Guillaume SAUVÉ.
*action de capter le contenu de pages d’un site Internet pour le transférer sur son propre site Internet par le biais d’un lien hypertexte, en faisant apparaître ledit contenu comme le sien.
3 – PROTECTION DES DONNÉES PERSONNELLES
Les Docteurs Frédérique ALABERT, Alain AUDAN, Jérôme BAROUK, Franck BOIFFIN, Sami HADDARA, Sylvie LARTIGUE, Gaëlle LE HENAFF, Olivier PATRON, Bruno POULIQUEN, Nicolas MUSQUER, Maeva SALIMON, Guillaume SAUVÉ.F s’engagent à respecter les dispositions de la loi n°78-17 du 6 janvier 1978 relative à l’informatique, aux fichiers et aux libertés modifiée et prendre toute précaution nécessaire pour préserver la sécurité des informations nominatives confiées. Aucune information à caractère personnel ne sera communiquée à des sociétés tierces sans l’accord préalable et éclairé de l’internaute.
Des informations sur votre navigation sont susceptibles d’être enregistrées dans des fichiers appelés « Cookies » installés sur votre ordinateur, tablette, smartphone.
Un cookie est un petit fichier texte déposé sur votre ordinateur, tablette, smartphone… via votre navigateur, par le site web que vous consultez. Les cookies peuvent avoir de nombreuses utilités :
Les cookies nécessaires au fonctionnement du site : Ils permettent de garantir le bon fonctionnement de votre compte ou votre panier par exemple.
Les cookies de statistiques : Ces cookies servent afin d’analyser la qualité du site, les performances d’affichages des pages, les pages les plus consultées, les pages d’entrée ou de sortie des sites
Les cookies tiers : Il vous est possible sur certaines pages de les partager vers vos réseaux sociaux favoris tels que Facebook, Twitter, Google+… Ces réseaux sociaux peuvent déposer un cookie lors du partage sur lequel nous n’avons pas de contrôle. Vous pourrez retrouver toutes les informations relatives aux cookies déposer par les différents réseaux sociaux en consultant leur mentions légales.
Configurer les restrictions relatives à vos cookies :
Vous pouvez retrouver les possibilités de restrictions de cookies dans le menu Aide en ligne de votre navigateur :
Gestion des cookies Internet Explorer
Attention, si vous refusez tous les cookies, vous ne pourrez dans certains cas plus utiliser certaines fonctionnalités du site.
Vous pouvez en savoir plus sur l’utilisation des cookies en consultant le site de la CNIL : http://www.cnil.fr/vos-
5 – RESPONSABILITÉ
Les Docteurs Frédérique ALABERT, Alain AUDAN, Jérôme BAROUK, Franck BOIFFIN, Sami HADDARA, Sylvie LARTIGUE, Gaëlle LE HENAFF, Olivier PATRON, Bruno POULIQUEN, Nicolas MUSQUER, Maeva SALIMON, Guillaume SAUVÉ. déclinent toute responsabilité quant aux éventuels dysfonctionnements pouvant survenir sur le Site et entraîner une perte de données ou une indisponibilité de l’accès aux informations produites sur celui-ci.
Les éléments présentés sur le site sont susceptibles de modification sans préavis et sont mis à la disposition des internautes, sans aucune garantie d’aucune sorte, expresse ou tacite.
La présence de liens hypertextes présents sur le Site – quelque soit l’existence préalable ou non de l’accord des Docteurs Frédérique ALABERT, Alain AUDAN, Jérôme BAROUK, Franck BOIFFIN, Sami HADDARA, Sylvie LARTIGUE, Gaëlle LE HENAFF, Olivier PATRON, Bruno POULIQUEN, Nicolas MUSQUER, Maeva SALIMON, Guillaume SAUVÉ.- ne crée pas une solidarité de responsabilité entre celle-ci et les propriétaires des autres sites, quant au contenu des sites sur lesquels est redirigé l’internaute.
Les Docteurs Frédérique ALABERT, Alain AUDAN, Jérôme BAROUK, Franck BOIFFIN, Sami HADDARA, Sylvie LARTIGUE, Gaëlle LE HENAFF, Olivier PATRON, Bruno POULIQUEN, Nicolas MUSQUER, Maeva SALIMON, Guillaume SAUVÉ. ne peut garantir l’exhaustivité et la véracité des informations présentes sur le Site. De la même manière, il ne peut garantir l’absence de modification par un tiers (intrusion, virus).
En outre, l’internaute est seul responsable de l’utilisation qu’il fait du contenu du Site. Sauf faute grave exclusive des Docteurs Frédérique ALABERT, Alain AUDAN, Jérôme BAROUK, Franck BOIFFIN, Sami HADDARA, Sylvie LARTIGUE, Gaëlle LE HENAFF, Olivier PATRON, Bruno POULIQUEN, Nicolas MUSQUER, Maeva SALIMON, Guillaume SAUVÉ., leurs responsabilités ne peut être engagée pour des dommages directs et indirects liés à l’utilisation des informations produites sur le Site.
6 – LOI APPLICABLE ET COMPÉTENCE JUDICIAIRE
L’ensemble des informations diffusé sur le Site et l’utilisation qui en est faite sont soumis exclusivement au droit français. Seuls les tribunaux relevant du ressort de la Cour d’appel de Rennes sont compétents pour connaître des éventuels litiges liés à l’utilisation du Site.
Les reflux gastro-œsophagiens sont des remontées intermittentes en quantité anormale de liquide gastrique acide en situation œsophagienne. Environ 30 à 40% de la population éprouvent des symptômes de RGO avec une intensité très variable, mais moins d’ 1/3 d’entre eux consultent un médecin.
Le RGO est lié à une diminution de la fonction de la continence cardiale (jonction œsogastrique) soit par faible pression du sphincter inférieur de l’œsophage (SIO), soit par augmentation de la pression gastrique ou retard à l’évacuation gastrique, mais surtout par relaxations anormalement fréquentes et transitoires du SIO.
La hernie hiatale est un facteur favorisant. D’autres facteurs favorisent la stase œsophagienne après reflux (position couchée, insuffisance de la motricité œsophagienne, diminution de la résistance tissulaire œsophagienne favorisant l’œsophagite -dénutrition, hypoxie chronique, alcoolisme, AINS-).
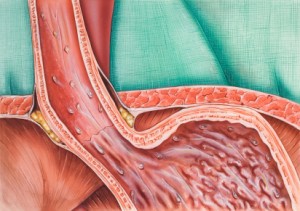
Typiquement, les patients se plaignent de pyrosis (brûlures acides ascendantes rétrosternales) post prandial ou en antéflexion (syndrome postural) et de régurgitations acides.
De façon plus atypiques, ils peuvent se plaindre de brûlures épigastriques isolées, de symptômes respiratoires (trachéite, toux, asthme), de symptômes O.R.L (pharyngite, laryngite), de douleurs thoraciques pseudo-angineuses (à bilan cardiaque rigoureusement négatif).
Rarement, le RGO se révèle d’emblée par une complication : dysphagie (« accrochage rétrosternal » du bol alimentaire) révélatrice d’une sténose peptique (rétrécissement œsophagien dû à l’inflammation) ou d’une œsophagite sévère, hémorragies, endobrachyœsophage (EBO : transformation de la paroi œsophagienne, appelée métaplasie, avec des risques très rares de cancer œsophagien).
Les règles hygiéno-diététiques ont une efficacité modérée sur les symptômes: surélévation de la tête du lit de 15 cm (traitement postural), suppression de l’alcool, diminution du volume des repas et des graisses alimentaires, régime amaigrissant en cas de surcharge pondérale.
Il existe plusieurs conseils diététiques à prendre en considération lorsqu’on est concerné par le RGO. Vous pouvez consulter le régime préconisé en cliquant ici.
Les antiacides sont des agents neutralisants à courte durée d’action (1 heure) ; les anti-sécrétoires (inhibiteurs des récepteurs H2 de l’histamine -anti-H2-, mais surtout actuellement les inhibiteurs de la pompe à proton -IPP-) constituent aujourd’hui le traitement essentiel.
Il agit par un renforcement du tonus du SIO, et une correction de la hernie hiatale ( Interventions de TOUPET ou de NISSEN par cœliochirurgie). Il doit être précédé d’une manométrie oesophagienne, pour ne pas méconnaitre un trouble moteur sévère oesophagien associé.
Le traitement chirurgical est réservé aux échecs du traitement médical ou à la nécessité de maintenir un traitement médical pendant plusieurs années ; l’indication chirurgicale est alors portée le plus souvent après 4 à 5 ans d’évolution chez les malades contraints de suivre un traitement continu pour éviter les symptômes. Ils sont souvent eux-mêmes demandeurs de l’intervention, particulièrement si l’âge est jeune.
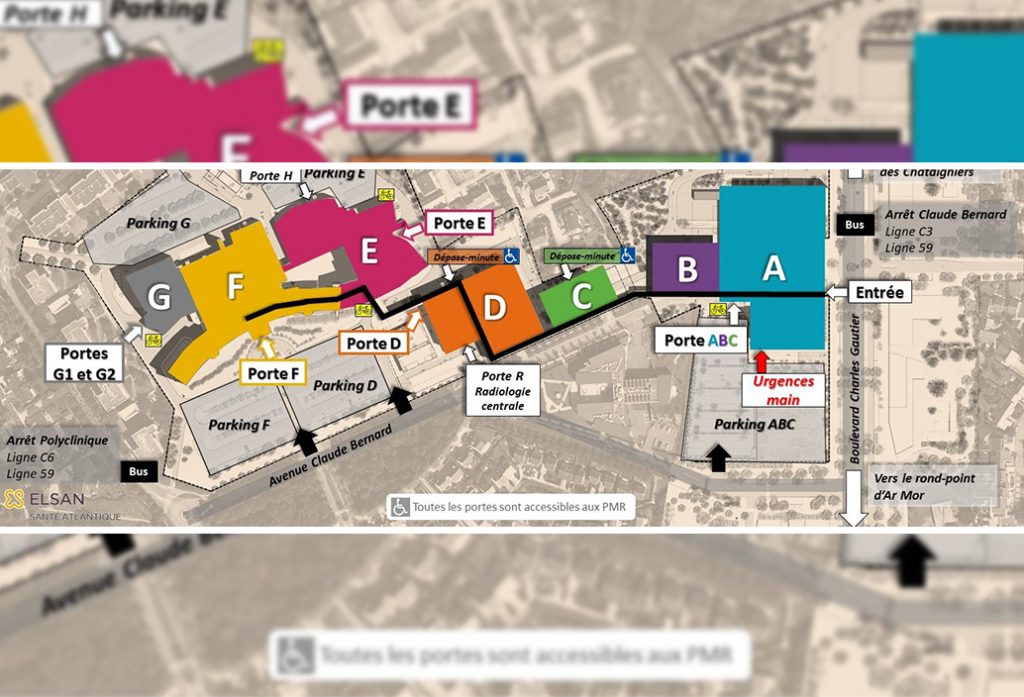
La consultation est assurée tous les jours. La prise de rendez vous est possible par le site Doctolib ou par téléphone.
En voiture : accès par le parking D E F G puis se diriger vers le bâtiment G. En bus : C6 arrêt polyclinique / C1 arrêt Claude Bernard puis marcher jusqu'au bâtiment G.

Santé Atlantique – Porte G1
2ème étage à gauche
Avenue Claude Bernard
44800 Saint-Herblain